MUDr. Katarína Mikušková PhD., Klinika stomatológie a maxilofaciálnej chirurgie UNM a JLF UK Martin
Osteonekrózy čeľuste a sánky sú nepríjemné komplikácie, s ktorými sa v súčasnosti stretávame čoraz častejšie. Súvisí to jednak s pribúdaním civilizačných ochorení v populácii (najmä osteoporózy a rozličných typov malignít), ako aj so zavádzaním nových terapeutických postupov pri ich liečbe (rôzne typy tzv. „biologickej liečby“ alebo cielenej protinádorovej liečby), ktoré pacienta predisponujú na vznik takých komplikácií. Predchádzať im možno len dôslednou a cielenou anamnézou, pomocou ktorej sa včas odhalia riziká a indikuje správny postup ošetrenia. Pri každej extrakcii zuba preto treba myslieť aj na možné negatívne následky tejto bežnej stomatologickej procedúry, ktorými sa výrazne môže skomplikovať život pacienta.
Cieľom tohto príspevku je prehľadne informovať o problematike osteonekróz, o význame identifikovania rizikových pacientov cielenou anamnézou a o postupoch, ako týmto komplikáciám predchádzať.
Čo je osteonekróza čeľuste a sánky?
Nekróza je odumretie tkaniva. Pri osteonekróze čeľuste a sánky odumrie časť kostného tkaniva najčastejšie v oblasti traumatického poškodenia alebo okolo ložiska lokálnej infekcie, pričom sa okolité vitálne kostné tkanivo usiluje odumretú časť ohraničiť valom granulačného tkaniva a vylúčiť vo forme tzv. sekvestra. Ak imunitný systém nie je schopný odumretú časť čeľuste alebo sánky ohraničiť a eliminovať, môžu sa patologické zmeny šíriť do ostatných častí čeľuste a sánky. Osteonekróza čeľuste alebo sánky je vždy infikovaná ústnou mikrobiálnou flórou, ide teda o formu ostitídy, resp. osteomyelitídy s kompletnou nekrózou tkanív. Nad odumretým kostným tkanivom (zvyčajne alveolárneho výbežku čeľuste alebo sánky) postupne odumiera aj mukoperiost a vznikajú typické defekty sliznice s obnaženou nekrotickou kosťou.
Ako vzniká osteonekróza čeľuste a sánky?
Patogenéza osteonekróz čeľuste a sánky je multifaktoriálna a jej podstatou je narušená a oslabená regeneračná schopnosť tkanív. Uplatňuje sa tu sumácia viacerých faktorov, z ktorých najvýznamnejšie sú: makrotrauma (najčastejšie extrakcia zuba) alebo opakované mikrotraumy mukoperiostu (napr. dekubitus pod protézou) a kostného tkaniva, lokálna infekcia, imunosupresia, liekmi navodený útlm fyziologickej kostnej remodelácie a novotvorby ciev, postradiačná fibroatrofia tkanív, mikrotrombózy a ischémia tkanív.
Aké typy osteonekróz čeľuste a sánky sa v klinickej praxi vyskytujú?
V súčasnosti sa možno v klinickej praxi zaznamenať tri typy osteonekróz čeľuste a sánky:
-
liekové osteonekrózy (MRONJ),
-
postradiačné osteonekrózy ‒ rádionekrózy (ORN),
-
avaskulárne osteonekrózy (AVN).
Liekové osteonekrózy
Liekové osteonekrózy sú aktuálne najčastejším typom osteonekróz v maxilofaciálnej oblasti. Prvú liekovú osteonekrózu opísal Marx v roku 2003 v súvislosti s liečbou bisfosfonátmi. Počas uplynulých 15 rokov postupne pribudli ďalšie skupiny liekov, ktoré sú schopné spôsobiť liekovú osteonekrózu čeľuste a sánky, a nepatria medzi bisfosfonáty. Spravidla sú to lieky s antiresorpčným, antiangiogénnym alebo cytostatickým účinkom. Nomenklatúra liekových osteonekróz sa od prvého opísania tejto komplikácie v roku 2003 s pribúdaním nových typov biologickej liečby postupne menila a v odbornej literatúre sa preto môžu vyskytnúť rozličné skratky (tabuľka 1). V súčasnosti sa liekové osteonekrózy v odbornej literatúre označujú skratkou MRONJ (z angl. Medication Related Osteonecrosis of the Jaw) a kritériá pre diagnózu „lieková osteonekróza čeľuste a sánky“ sú podľa AAOMS (Americká asociácia orálnych a maxilofaciálnych chirurgov) definované takto:
-
Pacient je liečený alebo bol v minulosti liečený niektorým typom rizikových liekov (tabuľka 2).
-
Prítomnosť obnaženej kosti čeľuste alebo sánky, resp. sondovateľnej cez intraorálnu alebo extraorálnu fistulu, ktorá sa nevyhojí do ôsmich týždňov.
-
Pacient nepodstúpil rádioterapiu hlavy a krku a nemá metastázu nádorového ochorenia v oblasti čeľuste a sánky.
Lieková osteonekróza čeľuste a sánky sa diagnostikuje vtedy, keď pacient spĺňa uvedené kritériá. V ústnej dutine sa spravidla nachádzajú rozlične veľké defekty sliznice s prečnievaním obnaženej alveolárnej kosti, niekedy len perzistujúce fistuly (obr. 1–3). Lieková osteonekróza býva bolestivá, ak je akútne zapálená, vtedy býva prítomná aj purulentná secernácia z defektov a fistúl, lokálny erytém a opuch. Ak sa zápal dočasne potlačí antibiotikom, môže byť ložisko nekrózy aj dlhší čas nebolestivé, nenastáva však vyhojenie a ložisko nekrózy je zdrojom infekcie pre okolité kostné tkanivo. Antibiotikami sa osteonekróza vyliečiť nedá, infikované a odumreté kostné tkanivo sa musí kompletne odstrániť. Príčinou vzniku liekovej osteonekrózy sú nepriaznivé účinky sprievodnej biologickej liečby na priebeh hojenia rán v oblasti čeľuste či sánky, najmä extrakčných rán. Pri antiresorpčnej biologickej liečbe (bisfosfonáty alebo denosumab) je blokovaná resorpčná schopnosť osteoklastov, a tým kostná prestavba, ktorá je dôležitou súčasťou hojenia. Pri antiangiogénnej liečbe (bevacizumab, sunitinib atď.) je blokovaný proces neoangiogenézy čiže novotvorby ciev, opäť veľmi dôležitá súčasť fyziologického hojenia rán. Liečba cytostatikami a niektorými imunomodulačne pôsobiacimi liekmi (sorafenib, sirolimus, ipilimumab, metotrexát atď.) rovnako naruší priebeh hojenia zväčša imunosupresívnym účinkom. V podmienkach liekmi výrazne spomaleného a narušeného hojenia je naopak zvýhodnený rozvoj zväčša sekundárnej infekcie, ktorá deštruuje tkanivá rýchlejšie, než sú schopné regenerovať sa a hojiť, čo spôsobuje ich nekrózu. Liečba liekových osteonekróz je v kompetencii maxilofaciálnej chirurgie a pri prísnom dodržaní terapeutických protokolov býva vysoko úspešná v zmysle odstránenia nekrózy a zhojenia chronickej rany. To je však vždy spojené s vážnou stratou kostného tkaniva, a tým s významným zhoršením podmienok na následné protetické riešenie, ktoré už v mnohých prípadoch nie je technicky možné. Preto je veľmi dôležitá prevencia vzniku liekovej osteonekrózy, ktorá je v rukách zubných lekárov. Predísť tejto komplikácii môže len lekár, ktorý pozná okolnosti jej vzniku, vie identifikovať rizikového pacienta a zvoliť správny postup ošetrenia. Tu má zásadný význam cielená anamnéza. Pacienta sa treba cielene opýtať na rizikové lieky (tabuľka 2) alebo typické diagnózy, pri ktorých sa často používa riziková biologická liečba (tabuľka 3). V prípade antiresorpčnej liečby možno položiť laickú otázku – Užívate lieky na kosti? Ak pacient nevie uviesť, aké lieky užíva alebo v minulosti užíval, treba po nich pátrať v zdravotnej dokumentácii alebo konzultáciou s ošetrujúcim lekárom – špecialistom, ktorý danú liečbu riadi. Najčastejšou príčinou vzniku liekovej osteonekrózy je jednoduchá extrakcia zuba u pacienta v riziku, ktoré nebolo anamnézou identifikované. Až 84 % liekových osteonekróz liečených na Klinike stomatológie a maxilofaciálnej chirurgie UNM a JLF UK v Martine v období 2011–2015 (145 pacientov) bolo spôsobených zubnými lekármi iatrogénne – čiže nesprávnym postupom pri extrakcii zubov bez opatrení na prevenciu liekovej osteonekrózy. Ak sa teda v anamnéze zistí riziková liečba, ktorá koliduje s hojením extrakčných rán (antiresorpčná, antiangiogénna, cytostatická), komplikáciám možno predísť nasledujúcimi spôsobmi:
1. Pacient pred začatím rizikovej liečby. Optimálnym postupom v prevencii liekových osteonekróz čeľuste a sánky je kompletná stomatologická sanácia ešte pred nasadením rizikových liekov a následné udržiavanie dobrého stavu ústneho zdravia, aby sa predišlo potrebe invazívne zasahovať v budúcnosti ‒ najmä formou extrakcií zubov.
2. Pacient v riziku – užíva alebo užíval rizikové lieky. Ak pacient užíva rizikové lieky a nemá príznaky osteonekrózy, sú potrebné pravidelné kontroly minimálne raz za pol roka s cieľom udržať dostatočnú ústnu hygienu, prípadne včas odhaliť spontánne vzniknutú liekovú osteonekrózu. Pacient je informovaný o rizikách hojenia po extrakciách zubov, o význame udržiavania ústnej hygieny a inštruovaný aktívne hlásiť zmeny pozorované v ústnej dutine – bolesť, opuch, obnažená kosť. Pri ošetrovaní takých pacientov sa podľa možnosti treba vyhnúť invazívnym metódam, postupuje sa minimálne invazívne (napr. preferencia endodontického ošetrenia pred extrakciou). Dôležité je kontrolovať bezzubé alveolárne výbežky u pacientov s protetickými náhradami, pretože druhou najčastejšou príčinou vzniku liekovej osteonekrózy je perforácia mukoperiostu pri dekubitoch pod nevhodne retinujúcou protetickou náhradou. V prípade, že je nevyhnutné u pacientov v riziku zuby extrahovať, pacienta treba poslať na pracovisko maxilofaciálnej chirurgie, kde sa extrakcie naplánujú a vykonávajú podľa protokolu na prevenciu liekových osteonekróz. Ten spočíva v správnom načasovaní extrakcií, dočasnom prerušení rizikovej liečby po konzultácii s predpisujúcim špecialistom, antibiotickom krytí, egalizácii kostných hrán, plastickej primárnej sutúre mukoperiostu nad kostnou ranou a napokon v špeciálnych pooperačných opatreniach. V biologickej liečbe pacient pokračuje po úplnom vyhojení. Pri dodržaní protokolu na prevenciu liekových osteonekróz čeľuste a sánky u pacientov v riziku, ktorí vyžadujú extrakcie zubov, možno tejto komplikácii veľmi úspešne predchádzať aj u vysoko rizikových pacientov.
3. Pacient s príznakmi liekovej osteonekrózy. Ak sa zistia v ústnej dutine fistuly alebo defekty s obnaženou kosťou a v anamnéze pacienta rizikové formy biologickej liečby (antiresorpčná, antiangiogénna, cytostatická), treba ho včas s kompletnou zdravotnou dokumentáciou poslať na pracovisko maxilofaciálnej chirurgie. Neodporúča sa opakované preliečovanie antibiotikami, pretože osteonekróza sa nedá vyliečiť antibiotikami a zbytočne sa odďaľuje odborná liečba a zväčšuje rozsah postihnutia čeľuste či sánky.
Osteorádionekrózy čeľuste a sánky
Osteorádionekróza je ďalším typom osteonekrózy čeľuste a sánky, ktorý sa vyskytuje v klinickej praxi. Klinicky sa manifestuje podobne ako liekové osteonekrózy – defektmi sliznice s prečnievaním odumretej kosti alebo fistulami. Vyskytuje sa zriedkavejšie ako liekové osteonekrózy, no jej liečba je náročnejšia a prognóza celkovo horšia. Osteorádionekróza postihuje častejšie sánku ako čeľusť. Definovaná je ako nekrotická časť čeľuste alebo sánky obnažená cez defekt ústnej sliznice alebo kože v predtým ožiarenej oblasti, ktorá sa nevyhojí do troch mesiacov, pri vylúčení recidívy alebo metastázy nádorového ochorenia (obr. 4 a 5). Táto komplikácia externej rádioterapie hlavy a krku je známa už takmer storočie. Najčastejšie vzniká po rádioterapii karcinómov v oblasti orofaryngu, jazyka a ústnej spodiny. V súčasnosti sa vznik osteorádionekrózy vysvetľuje teóriou postradiačnej fibroatrofie kostných štruktúr aj mäkkých tkanív v ožiarenej oblasti. Ožiarené tkanivo po celkovej dávke (TD) viac ako 50 Gy postupne prechádza procesom chronického reaktívneho zápalu, neskôr masívnej fibrózy a napokon atrofie, takže výsledkom je veľmi krehké a neodolné tkanivo charakterizované hypocelularitou, hypovaskularitou, a teda hypoxiou s výrazne zhoršenou schopnosťou regenerácie a obranyschopnosti. Tieto zmeny sú ireverzibilné a doživotné. Schopnosť hojenia po traume (napr. extrakcii zuba) je v takom teréne výrazne zhoršená po celý zvyšok života. Hoci boli opísané aj spontánne vzniknuté osteorádionekrózy, prevažná väčšina vzniká ako následok traumy a infekcie v ožiarenej oblasti (najčastejšie po extrakcii zubov). Na Klinike stomatológie a maxilofaciálnej chirurgie UNM a JLF UK v Martine bolo v období piatich rokov (2012 až 2016) liečených 47 pacientov s diagnózou osteorádionekróza. Až u 85 % z nich vznikla osteorádionekróza po extrakcii zubov zubným lekárom bez identifikácie rizika. Liečba rádionekrózy je veľmi náročná a pomerne málo úspešná, často vedie k mutilujúcim segmentovým resekciám najmä sánky, čo významne zhoršuje kvalitu života postihnutého. Preto má nesmierny význam prevencia jej vzniku, ktorá je v rukách zubných lekárov. Ak sa teda v anamnéze zistí, že pacient má plánovanú rádioterapiu hlavy a krku alebo už absolvoval rádioterapiu v oblasti hlavy a krku v minulosti, komplikáciám možno predísť uplatnením nasledujúcich opatrení:
1. Pacient pred plánovanou rádioterapiou hlavy a krku. Keďže výskyt rádionekrózy v bezzubej čeľusti a sánke je zriedkavý a najčastejším spúšťajúcim faktorom rádionekrózy sú práve extrakcie zubov po rádioterapii, optimálnym postupom u pacienta pred plánovanou rádioterapiou hlavy a krku je extrakcia všetkých zubov s neistou prognózou minimálne 21 dní pred začatím rádioterapie, nikdy nie menej ako 14 dní, aby bol čas na hojenie mukoperiostu. U pacientov s nedostatočným záujmom o ústnu hygienu treba postupovať pri indikácii extrakcií radikálnejšie, pretože aj zuby s relatívne dobrým biologickým faktorom pred rádioterapiou podliehajú v podmienkach nedostatočnej starostlivosti o chrup a postradiačnej xerostómie pomerne rýchlo radiačnému kazu a sú dôvodom na extrakciu v rizikovom postradiačnom období. Motivácia a postoj pacienta k starostlivosti o ústnu hygienu sú dôležitým aspektom pri rozhodovaní o radikalite ošetrenia chrupu pred plánovanou rádioterapiou, najmä v podmienkach zvyčajnej časovej tiesne.
2. Pacient po absolvovanej rádioterapii v oblasti hlavy a krku. Nevyhnutná je dlhodobá a intenzívna zubnolekárska starostlivosť a pravidelné kontroly. Cieľom je včasná diagnostika a liečba najmä postradiačného kazu, kontrola a intenzifikácia úrovne ústnej hygieny, pravidelná lokálna fluoridácia zubov, včasná diagnostika spontánne vzniknutej osteorádionekrózy, dekubitov pod protetickými náhradami, zmiernenie zvyčajných postradiačných orálnych ťažkostí (napr. výraznej xerostómie – ordinácia umelej sliny), edukácia a motivácia pacienta k abstinencii týkajúcej sa tabaku a alkoholu, ktoré patria k rizikovým faktorom vzniku osteorádionekrózy. Zásadný význam má zohľadnenie prísnych pravidiel pre extrakcie zubov a iné dentoalveolárne chirurgické výkony u pacientov po rádioterapii hlavy a krku. Extrakcie sa majú vykonávať na pracovisku so skúsenosťami s prevenciou a liečbou osteorádionekróz (maxilofaciálna chirurgia), neodporúča sa extrahovať zuby do šiestich mesiacov od skončenia rádioterapie, neodporúča sa extrahovať viac ako päť zubov naraz, extrakcie sa vykonávajú v antibiotickej clone, dôležitý je šetrný postup pri extrakcii, dôkladná egalizácia (zahladenie) všetkých ostrých kostných hrán alveoly, sutúra musí byť plastická a tesná (slinotesná), ak nemožno okraje mukoperiostu po extrakcii tesne bez ťahu priblížiť, potrebná je plastika lalokom z vestibula. Optimálna je sutúra lôžka umožňujúca hojenie mukoperiostu per primam intentionem. Adaptačná netesná sutúra nie je dostatočná na elimináciu rizika poextrakčnej rádionekrózy. Stehy sa nechávajú minimálne dva týždne a hojenie treba sledovať minimálne šesť týždňov.
3. Pacient s príznakmi rádionekrózy. Ak sa v ústnej dutine pacienta po rádioterapii hlavy a krku zistia defekty alveolárnej sliznice s prečnievaním nekrotickej kosti (obr. 4 a 5) alebo perzistujúce fistuly, včas ho treba poslať na pracovisko maxilofaciálnej chirurgie. Nesystematické preliečovanie antibiotikami nemusí byť celkovo prospešné. Liečba a dispenzarizácia pacientov s rádionekrózami je v kompetencii maxilofaciálnych chirurgov.
Avaskulárne osteonekrózy čeľuste a sánky
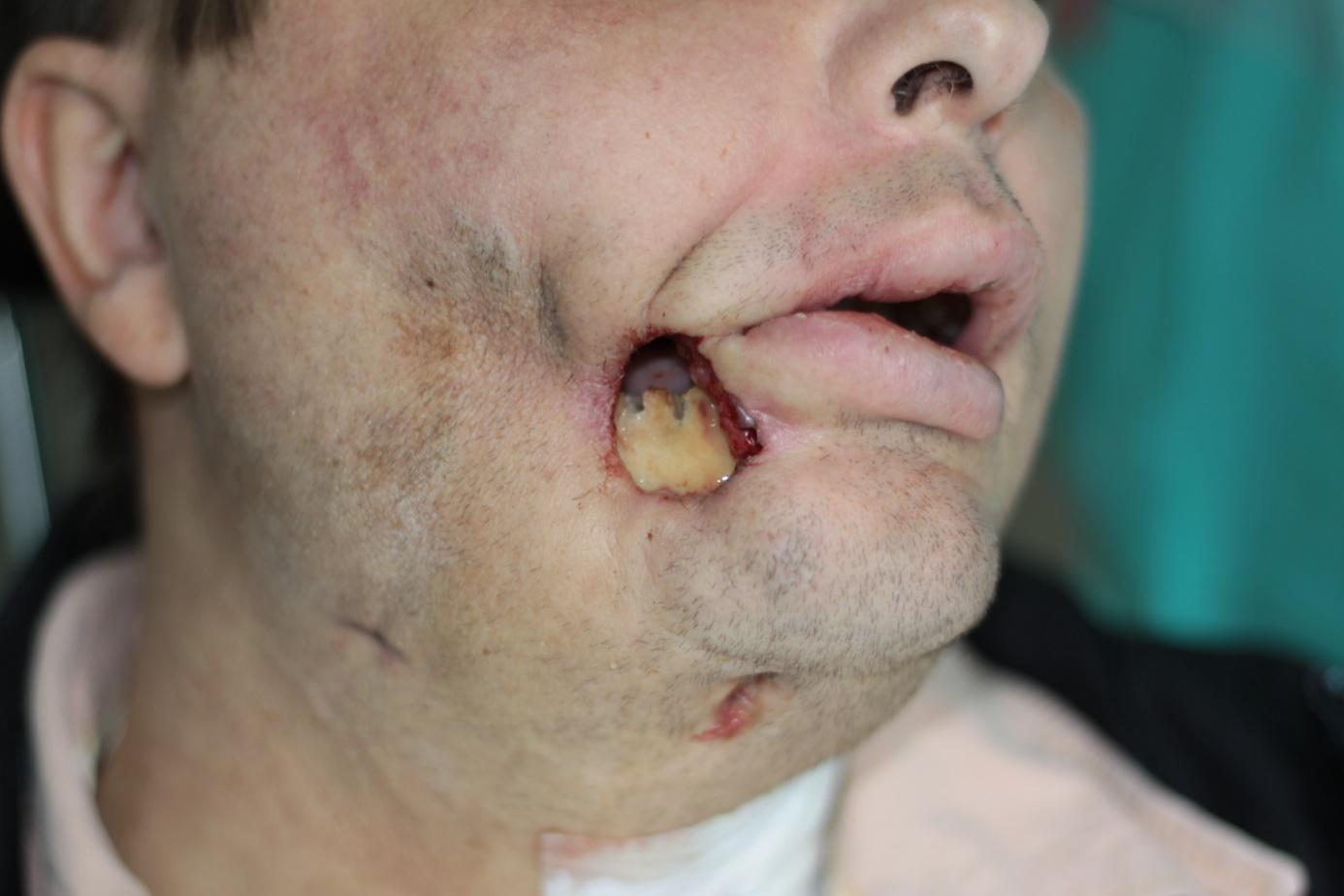
Avaskulárne osteonekrózy čeľuste a sánky sú veľmi zriedkavé a uvádzame ich len v záujme komplexnosti problematiky. Vyskytujú sa najmä v súvislosti s agresívnou chemoterapiou leukémií alebo iných malígnych ochorení. V maxilofaciálnej oblasti sa vyskytujú najmä pri chemoterapii akútnej myeloblastovej leukémie. V ich patogenéze pravdepodobne má úlohu lokálna vaskulárna obliterácia a výrazná imunosupresia. V období rokov 2008 až 2018 boli na Klinike stomatológie a maxilofaciálnej chirurgie UNM a JLF UK v Martine zaznamenané tri prípady avaskulárnej osteonekrózy čeľuste a sánky, všetky počas chemoterapie akútnej myeloblastovej leukémie (AML; obr. 6).
V rámci diferenciálnej diagnostiky treba od osteonekróz odlíšiť nešpecifické ostitídy a osteomyelitídy čeľuste a sánky, ktoré môžu klinickým obrazom pripomínať osteonekrózy, no v anamnéze pacienta sa nenájdu špecifické rizikové faktory (cytostatická liečba, rádioterapia hlavy a krku, určité typy biologickej liečby).
Aké otázky teda musíme položiť pacientovi pred každou extrakciou zuba na identifikáciu rizikového pacienta?
Okrem pomerne zaužívaných otázok týkajúcich sa prevencie poextrakčného krvácania („lieky na riedenie krvi“) a alergických komplikácií (alergická anamnéza) je v súčasnosti nevyhnutné pred každou extrakciou zuba cielene pátrať aj po liekoch asociovaných s osteonekrózami čeľuste a sánky a po rádioterapii hlavy a krku. Dopátrať sa k potrebným anamnestickým údajom je niekedy veľmi náročné, lebo spravidla ide o starších ľudí, ktorí často nevedia uviesť, aké lieky užívajú alebo v minulosti užívali, resp. tieto lieky nechtiac zamlčia, lebo ich dostávajú formou injekcií alebo infúzií u špecialistov v polročných alebo ročných intervaloch, a preto ich nepokladajú za bežné, každodenne užívané lieky. Nikdy sa pacienta nepýtame, či užíva „bisfosfonáty“ alebo antiresorpčnú či antiangiogénnu liečbu, lebo takým pojmom zvyčajne pacienti nerozumejú a môžu mylne odpovedať „nie“. Buď sa treba opýtať na konkrétne generické názvy liekov (čo vyžaduje ich poznanie), alebo na typické diagnózy, pri ktorých sa tieto lieky predpisujú (tabuľka 3), a následne sa zisťujú konkrétne účinné látky. Totožnosť akéhokoľvek lieku možno rýchlo a ľahko overiť na internete (napr. www.adc.sk). Pri anamnéze treba voliť laické otázky, ktorým pacient rozumie (napr. Užívate „lieky na kosti“?), a každú nejasnosť overiť v zdravotnej dokumentácii alebo konzultáciou s ošetrujúcim špecialistom (napr. onkológom, reumatológom atď.). Na spoľahlivé zistenie rizika vzniku osteonekrózy možno použiť napr. systematický dotazník (tabuľka 4). Ak lekár nevie zistiť, aké lieky pacient užíva, extrakcie zubov sa odporúčajú odložiť, kým sa situácia neobjasní preštudovaním zdravotnej dokumentácie alebo konzultáciou s ošetrujúcim špecialistom. V akútnych situáciách sa volí trepanácia zuba, resp. ordinujú antibiotiká a extrakcia zuba sa vykoná až po spoľahlivom vylúčení rizík pre vznik osteonekrózy. Ak sa zistí, že pacient je rizikový pre vznik osteonekrózy čeľuste a sánky, treba ho poslať na pracovisko maxilofaciálnej chirurgie, kde sa extrakcie vykonajú odborne s príslušnými opatreniami na prevenciu vzniku osteonekróz.
Kedy teda treba pacienta s indikáciou extrakcií zubov poslať na pracovisko maxilofaciálnej chirurgie?
Ak sa pomocou anamnézy pacient identifikuje ako rizikový pre vznik niektorého typu osteonekrózy čeľuste a sánky, extrakcie zubov sa nevykonávajú bežným spôsobom, ale pacienta treba poslať na pracovisko maxilofaciálnej chirurgie. Týka sa to onkologických pacientov s anamnézou rádioterapie v oblasti hlavy a krku, s anamnézou aktuálne prebiehajúcej alebo nedávno skončenej chemoterapie alebo cielenej protinádorovej liečby, pacientov s anamnézou prebiehajúcej alebo skončenej antiresorpčnej liečby [účinné látky bisfosfonáty alebo denosumab vo vysokej kumulatívnej dávke (Xgeva)] a pacientov liečených antiangiogénnou a cytostatickou liečbou (účinná látka napr. bevacizumab, sunitinib, sorafenib, everolimus atď.). Ďalej sem patria neonkologickí pacienti liečení na osteoporózu dlhšie ako tri roky perorálnymi bisfosfonátmi alebo denosumabom v nízkej kumulatívnej dávke (Prolia), resp. pacienti liečení pre osteoporózu bisfosfonátmi alebo denosumabom bez ohľadu na trvanie liečby pri kumulácii ďalších rizikových faktorov v anamnéze (reumatoidná artritída liečená steroidmi a metotrexátom; dekompenzovaný diabetes mellitus, imunosupresívne stavy, chronická anémia atď.).
Vyzerá to možno komplikovane, no osvojenie si týchto preventívnych postupov už počas pregraduálneho štúdia zubného lekárstva je nevyhnutým krokom pri zabezpečení kvalitného poskytovania zdravotnej starostlivosti a bezpečného ošetrovania pacientov v postgraduálnej klinickej praxi.
MUDr. Katarína Mikušková, PhD.
Klinika stomatológie a maxilofaciálnej chirurgie UNM a JLF UK v Martine
Prednostka: Doc. MUDr. Dagmar Statelová, CSc., mim. prof.
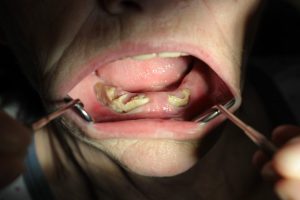
Obrázok č.1: Lieková osteonekróza sánky (MRONJ) u 69-ročnej pacientky s postmenopauzálnou osteoporózou na antiresorpčnej liečbe najskôr niekoľko rokov kyselinou zoledrónovou raz ročne i. v. (Aclasta), neskôr denosumabom v nízkej kumulatívnej dávke 2x polročne s. c. (Prolia), počas ktorej jej zubný lekár extrahoval zuby v sánke bez prevencie liekovej osteonekrózy.
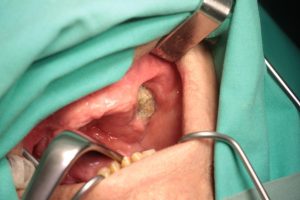
Obrázok č.2: Lieková osteonekróza čeľuste vľavo (MRONJ) po extrakcii zubov v druhom kvadrante zubným lekárom bez prevencie osteonekrózy u 83-ročného pacienta s metastázujúcim karcinómom prostaty liečeným viac rokov kyselinou zoledrónovou raz mesačne i. v. (Zometa).
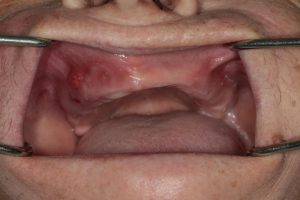
Obrázok č.3: Lieková osteonekróza čeľuste vpravo (MRONJ) klinicky sa manifestujúca viacpočetnými perzistujúcimi fistulami bez prítomnosti obnaženej alveolárnej kosti u 68-ročnej pacientky s metastázujúcim karcinómom prsníka liečeným antiresorpčnou liečbou najskôr tri roky kyselinou zoledrónovou raz mesačne i. v. (Osporil), následne denosumabom vo vysokej kumulatívnej dávke raz mesačne s. c. (Xgeva) v kombinácii s cytostatickou liečbou Capecitabine, ktorej pred tromi rokmi zubný lekár extrahoval zuby v čeľusti bez prevencie osteonekrózy.
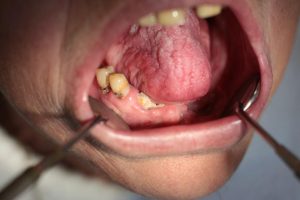
Obrázok č.4: Osteorádionekróza (ORN) frontálneho úseku sánky u 56-ročnej pacientky po resekcii karcinómu ústnej spodiny s adjuvantnou rádioterapiou v TD 66 Gy, ktorej boli následne extrahované zuby v sánke.
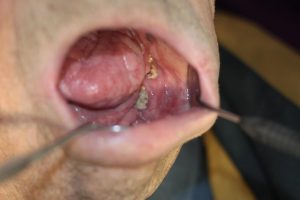
Obrázok č.5: Osteorádionekróza sánky vľavo (ORN) u 64-ročného pacienta s karcinómom orofaryngu po multimodálnej onkologickej liečbe vrátane rádioterapie v TD 70 Gy, ktorému boli v postradiačnom období extrahované zuby sánky bez prevencie rádionekrózy.
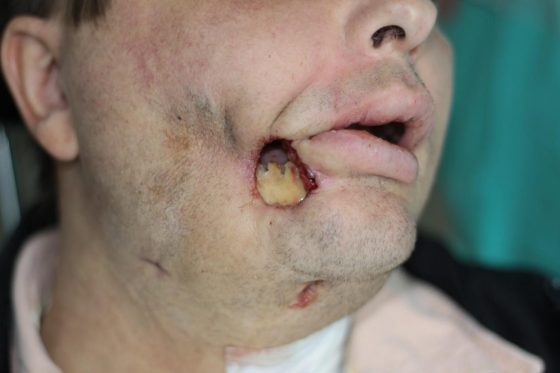
Obrázok č.6 Avaskulárna osteonekróza sánky vpravo (AVN) s nekrózou priľahlých mäkkých tkanív tváre u 46-ročného pacienta s akútnou myeloblastovou leukémiou (AML) po 1. kúre indukčnej chemoterapie mitoxantrónom + ara-C a extrakcii zuba 47.
Tabuľka 1. Prehľad skratiek pre liekové osteonekrózy používaných v odbornej literatúre
| Skratka v odbornej literatúre | Lieky, s ktorými je osteonekróza asociovaná |
| BRONJ /BONJ /BON (2003) | osteonekrózy spôsobené bisfosfonátmi (Bisphosphonate-related Osteonecrosis of the Jaw) |
| DRONJ (2010) | osteonekrózy spôsobené denosumabom (Denosumab-related Osteonecrosis of the Jaw) |
| ARONJ (2010) | osteonekrózy spôsobené antiresorpčnou liečbou (bisfosfonáty + denosumab, Antiresorptive Drug-related Osteonecrosis of the Jaw) |
| MRONJ (2014) | osteonekrózy spôsobené antiresorpčnou, antiangiogénnou a cytostatickou liečbou (Medication-related Osteonecrosis of the Jaw) |
Tabuľka 2. Prehľad liekov rizikových pre vznik liekovej osteonekrózy (MRONJ)
|
Bisfosfonáty: kyselina zoledrónová kyselina ibandrónová kyselina alendrónová kyselina rizedrónová kyselina pamidrónová kyselina klodrónová |
napr. Zometa, Aclasta, Osporil, Fayton, Zolemed, Zomicos napr. Flastin, Bonviva, Gerousia, Ossica, Osagrand, Phacebonate napr. Fosamax napr. Risendros, Norifaz, Actonel napr. Pamitor, Pamifos napr. Bonefos, Sindronat |
|
denosumab |
Prolia, Xgeva |
|
bevacizumab |
Avastin |
|
sunitinib |
Sutent |
|
sorafenib |
Nexavar |
|
sirolimus |
Rapamune |
|
ipilimumab |
Yervoy |
Tabuľka 3. Prehľad najčastejších primárnych diagnóz pacientov s liekovými osteonekrózami
| Onkologické diagnózy | metastázujúci karcinóm prsníka, metastázujúci karcinóm prostaty, mnohopočetný myelóm, svetlobunkový karcinóm obličky,
pokročilé štádiá karcinómov pľúc, pečene, kolorekta, žalúdka atď. |
| Neonkologické diagnózy | osteoporóza, reumatoidná artritída,
Pagetova choroba, osteogenesis imperfecta, fibrózna dysplázia atď. |
Tabuľka 4. Algoritmus na spoľahlivé určenie rizík pre vznik osteonekróz v anamnéze pacienta formou systematického sledu cielených otázok
|
Onkologické (zhubné nádorové) ochorenie v anamnéze ? |
|||||
|
ÁNO Rádioterapia v oblasti hlavy a krku? |
NIE Osteoporóza, reumatoidná artritída? |
||||
|
ÁNO EXTRAKCIE NA PRACOVISKU MAXILOFACIÁLNEJ CHIRURGIE ! |
NIE Chemoterapia, antiresorpčná, antiangiogénna, cytostatická liečba ? |
ÁNO Liečba bisfosfonátmi, denosumabom, steroidmi, metotrexátom ? |
NIE EXTRAKCIE MOŽNO VYKONAŤ BEŽNÝM SPôSOBOM |
||
|
ÁNO EXTRAKCIE NA PRACOVISKU MAXILOFACIÁLNEJ CHIRURGIE ! |
NIE EXTRAKCIE MOŽNO VYKONAŤ BEŽNÝM SPôSOBOM |
ÁNO EXTRAKCIE NA PRACOVISKU MAXILOFACIÁLNEJ CHIRURGIE ! |
NIE EXTRAKCIE MOŽNO VYKONAŤ BEŽNÝM SPôSOBOM |
||
Zdroj: The Dental Times